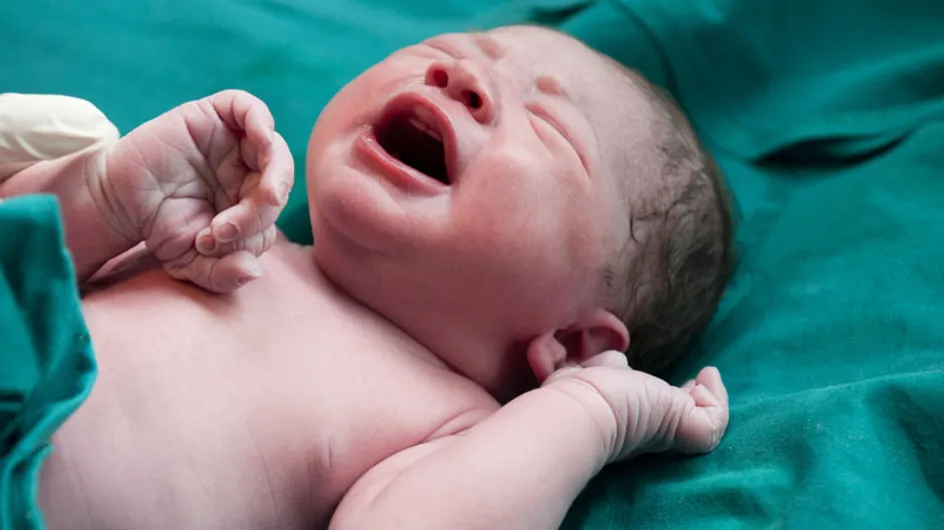
As intervenções de rotina têm duas vertentes: as que são realizadas na mãe pelo obstetra e aceleram o processo do trabalho de parto e as que são protocolo, realizadas no bebê pelo neonatologista ou equipe pediátrica sem necessariamente trazer benefícios à saúde do binômio ou ainda sem respaldo científico. Apesar da mulher ter direito a parir em local onde se sinta segura e poder optar, por exemplo, por viver um parto domiciliar ou um parto em casa de parto, se se enquadrar nos critérios adequadamente, mulheres são conduzidas a realizarem cirurgias cesáreas eletivas como via de parto principal e passam por uma desnecesárea, ou seja, vivem uma cirurgia de médio porte sem indicação com embasamento científico. Ou, ainda, passam pela brutal experiência de um parto normal instrumental, recheado de intervenções rotineiras.
Portaria de 2014, no entanto, mudou as diretrizes do atendimento ao recém-nascido, com o objetivo de deixar a recepção mais humanizada. As recomendações, do Ministério da Saúde, são parte da atualização das diretrizes para a organização da atenção integral e humanizada ao recém-nascido no Sistema Único de Saúde (SUS). Entre as recomendações estão contato pele a pele entre mãe e filho após o nascimento, aleitamento materno na primeira hora de vida, exceto para bebês que apresentem problemas respiratórios, clampeamento do cordão umbilical após cessadas as pulsações (aproximadamente entre 1 e 3 minutos depois do parto), exceto em casos de mães imunizadas ou HIV/HTLV positivas, em que o clampeamento deve continuar sendo feito de imediato. As medidas reforçam a importância do contato imediato entre mãe e filho imediatamente após o nascimento, promovendo a criação de vínculo, o (re)conhecimento, o estabelecimento da amamentação - e, portanto, a saúde de ambos. A incorporação de tais medidas, porém, é lenta e já acontece em número reduzido de instituições públicas e privadas.
Além de ser retirada dessa mulher a autonomia de parir, rotineiramente seu filho é separado dela em seguida ao nascimento. Isso porque os protocolos padrões das maternidades brasileiras preconizam um atendimento desumano ao bebê que é recém-chegado ao mundo extra-uterino. Suspendendo-se o modo como se olha o nascimento de um filho para a mãe, como deve se sentir um bebê ao nascer e imediatamente, sem compreender o que está acontecendo, é separado da única referência de existência que possui e literalmente manuseado por diversas mãos que alteram a sua experiência de começo da vida. Segundo o artigo Divergências em relação aos cuidados com o recém-nascido no centro obstétrico, “aproximadamente três milhões de crianças nascem, por ano, no Brasil; a maioria nasce com boa vitalidade. No entanto, muitas morrem antes de completarem um ano de idade. A mortalidade neonatal representa quase 70% das mortes no primeiro ano de vida; e, dessas mortes, mais de 45% ocorrem durante as primeiras 24 horas após o nascimento. O cuidado adequado ao RN tem sido apontado como um dos desafios a serem superados para que os índices de mortalidade infantil em nosso país sejam reduzidos”. E complementa: “No período neonatal, tendo em vista a vulnerabilidade na vida do RN, há riscos biológicos, ambientais, psíquicos, socioeconômicos e culturais. Em função disso, faz-se necessário o estabelecimento de cuidados especiais, atuação oportuna, integral e qualificada e proteção social e de saúde a essa parcela da população1. Ao nascer, o RN dá os primeiros passos para uma vida independente e precisa se adaptar, definitivamente, ao meio extrauterino. Esse processo transicional normalmente é fisiológico; entretanto, ao nascer, pela fragilidade do RN, além da preocupação com a redução de riscos, é fundamental recepcioná-lo dignamente, reconhecê-lo como um ser dependente, que necessita de proteção, cuidados, segurança para promover a sua saúde”.
“A primeira hora de vida de um bebê é um período denominado de inatividade alerta do RN que dura em média quarenta minutos. Esses momentos iniciais são uma fase sensível, precursora de apego e a primeira oportunidade da mãe ser sensibilizada pelo seu bebê, nesse contexto destaca-se a importância que a realização de procedimentos assume na sala de parto. O profissional de saúde envolvido no nascimento é uma figura facilitadora ou não deste processo, possibilitando a aproximação precoce entre a mãe e seu filho para que o vínculo se estabeleça. Nesta concepção, as ações dos profissionais de saúde no pós-parto imediato em relação aos cuidados prestados ao recém-nascido podem interferir negativamente na aproximação precoce entre a mãe e o bebê”, é o que se registra do estudo Os cuidados imediatos prestados ao recém-nascido e a promoção do vínculo mãe-bebê, de Daniela Carvalho dos Santos CruzI, Natália de Simoni SumamII e Thelma Spíndola. Infelizmente, não há muitos estudos que embasem cientificamente o uso rotineiro de intervenções desnecessárias no recém-nascido, tais como ligadura precoce do cordão umbilical, aspiração de vias aéreas, banho após o nascimento e ministração de colírio, mas há referências científicas contundentes que demonstram que o uso rotineiro de tais práticas não traz benefícios para a saúde do bebê; ao contrário, pode criar complicações no pós-parto para mãe e filho, prejudicar a amamentação e ainda inviabilizar o vínculo do binômio.
Cordão umbilical
O cordão umbilical é a ligação física entre a mãe e o bebê em desenvolvimento, é a primeira ligação entre mãe e filho, é o início da vida. Por meio dele, são enviados ao bebê todos os nutrientes, anticorpos e o oxigênio (o bebê não respira por meio do pulmão, portanto, é impossível ele ser enforcado por seu próprio cordão quando acontece uma circular de cordão) passa da corrente sanguínea da mãe para a do bebê, fluindo para dentro de seu corpo. Dada a magnitude do cordão em termos emocionais e nutricionais, por que cortá-lo imediatamente após o nascimento, criando um choque na transfusão sanguínea do bebê? No atendimento ao recém-nascido com protocolo instrumental, a ligadura é realizada imediatamente após o nascimento, independentemente da via. O primeiro ponto é objetivo: aquele sangue pertence ao bebê. É recomendado que se espere de 1 a 3 três minutos para se clampear, período em que o sangue ainda está sendo bombeado. Como saber? O cordão fica esbranquiçado e murcha. Esses são os sinais para que possa ser realizada a ligadura. Do contrário, é uma intervenção de rotina que retira do bebê um aporte nutricional fundamental. “Nas recentemente publicadas Recomendações da OMS para a prevenção e tratamento da hemorragia pós-parto de 2012, a OMS reitera sua recomendação anterior de aguardar para clampear e cortar o cordão umbilical logo em seguida ao nascimento do bebê. A recomendação é baseada na compreensão de que o atraso do clampeamento do cordão umbilical permite a passagem continuada do sangue da placenta para o bebê durante mais 1 a 3 minutos após o nascimento. Esse breve atraso é conhecido por aumentar as reservas de ferro do bebê em até 50% aos 6 meses de idade nos bebês nascidos a termo. No entanto, atualmente a cobertura dessa intervenção tem sido limitada devido à falta de informações sobre seus benefícios bem como em função de preocupações suscitadas a respeito da prática”, segundo registrado no documento o clampeamento tardio do cordão umbilical reduz a anemia infantil. De acordo com a OMS, entre os benefícios do clampeamento tardio estão aumento nas reservas de ferro no momento do nascimento, redução de anemia infantil, de hemorragia intraventricular, de enterocolite necrosante, de sepse infantil e de transfusões de sangue.
Aspiração das vias aéreas
A aspiração de vias aéreas de um recém-nascido deve ser realizada somente com indicação clínica e não rotineiramente. Como funciona? Uma sonda suga o muco na boca, no interior de cada bochecha, sem se aproximar da garganta. As narinas também são aspiradas, uma de cada vez. Imagine-se no lugar do recém-nascido que, diferentemente de você, não autorizou o procedimento em seu próprio corpo e ainda por cima não possui consciência (ele ainda não sabe que está fora do corpo de sua mãe). Como uma prática rotineira como essa não causaria desconforto e incômodo a um recém-nascido? O questionamento que se faz é, basicamente: se esse tipo de procedimento precisa de indicação clínica e o modo como um bebê é recebido no mundo influencia o modo como ele lida com sua própria existência, por que praticá-lo rotineiramente? Além, claro, do gasto desnecessário de material hospitalar. A técnica, se mal realizada, pode provocar parada respiratória ou desencadear uma arritmia cardíaca. No artigo de revisão Aspiração endotraqueal em recém-nascidos intubados: uma revisão integrativa da literatura, a recomendação é objetiva: "a recomendação desta revisão integrativa é para que a aspiração endotraqueal em recém-nascidos intubados seja realizada quando houver sinais clínicos de secreção traqueal, principalmente avaliados por meio da presença de roncos ou da diminuição dos sons respiratórios à ausculta pulmonar, não devendo, portanto, ser realizada rotineiramente, para a prevenção da obstrução das vias aéreas". Há dois fatores, ainda, que refutam a prática rotineira: ao nascer, os bebês são capazes de limpar suas vias aéreas com tosse e espirro; bebês que nascem de parto normal tem seus pulmões massageados na passagem do canal vaginal, de modo que acontece uma expulsão natural dos líquidos. Segundo a parteira Ana Cristina Duarte, em Humanizando a recepção ao recém-nascido, “Não é necessário aspirar bebês saudáveis, nem colocar sondas na boca, nariz, ânus e vagina. A maior parte das mal-formações genitais podem ser observadas a olho nu. As atresias de esôfago são tão raras que não se justifica colocar sonda nos esôfagos de todos os bebês, pelo próprio risco do procedimento. Em suma, bebês não precisam de sondas”.
Aplicação de nitrato de prata
Acredite: há médicos que passam por cima da autoridade da mãe recém-parida sobre seu filho e, abusando de sua hierarquia e respaldo profissional, aplica o nitrato de prata nos olhos do recém-nascido sem a autorização dos pais. Em que, afinal, consiste sua aplicação? Desde 1977, é obrigatória no Brasil a aplicação de uma solução de nitrato de prata a 1% em cada um dos olhos do recém-nascido no prazo de uma hora após o nascimento, com o objetivo de prevenir a conjuntivite neonatal, causada pela bactérias da gonorreia e da clamídia, que podem ser transmitida pela mãe durante o nascimento por contato vaginal – novamente, por contato vaginal. Segundo um levantamento realizado pelo setor de farmacovigilância do Centro de Vigilância Sanitária da Secretaria de Saúde do Estado de São Paulo, a prática surgiu em 1881 e reduziu a incidência da conjuntivite neonatal no final do século 19, na Europa, quando o problema acometia mais de 10% dos bebês e era a principal causa de cegueira infantil. No século 19 não havia, no entanto, a cesárea, ou seja, o nascimento por via cirúrgica, sem contato vaginal. A verificação de gonorreria durante a gravidez, com pré-natal adequado, pode precaver o uso do colírio. A clamídia, porém, é assintomática, uma justificativa para que a prática seja rotineira. Porém, estudos recentes já indicam que o nitrato de prata não elimina a clamídia, tornando o nitrato desnecessário. O uso recorrente de nitrato de prata pode, inclusive, provocar conjuntivite química, principalmente quando é deixado colírio em excesso nos olhos do bebê. A prática é sistêmica e questionável. A mãe pode não autorizar a aplicação e assinar um termo de responsabilidade. De acordo com o documento Divergências em relação aos cuidados com o recém-nascido no centro obstétrico , “a prática da profilaxia ocular é heterogênea, pois parece não haver uma prática comum adotada pela comunidade internacional para a profilaxia da conjuntivite neonatal, já que o produto utilizado varia em relação ao país e às maternidades. Os produtos mais utilizados são: solução de nitrato de prata a 1%; pomada de eritromicina a 0,5%; tetraciclina a 1% e PVPI a 2,5%9,16. A Agência Nacional de Vigilância Sanitária descreve a conveniência do uso do PVPI para profilaxia da conjuntivite neonatal, e reforça que o nitrato de prata a 1% não atua sobre a clamídia. Estudos realizados sobre o uso do PVPI descrevem-no como sendo de espectro mais amplo, ativo contra todos os possíveis agentes da conjuntivite neonatal, e tendo vantagens sobre os demais produtos utilizados até o momento. Além disso, não induz resistência microbiana, tem baixa toxidade, autoesterilidade e baixo custo. Evidências científicas apontam o benefício da profilaxia com nitrato de prata, pomada de eritromicina ou tetraciclina, sendo essa prática estabelecida em grande parte dos países desenvolvidos”.
Aplicação de vitamina K
A vitamina K é sintetizada pela flora intestinal, mas o intestino do RN é estéril ao nascimento, e só será colonizado após a amamentação (o leite materno, porém, contém níveis baixos de vitamina K). A função da vitamina K é prevenir sangramento precoce e hemorragia gastrintestinal ou de outra natureza, já que ela age na coagulação sanguínea. A administração de ajuda na prevenção da doença hemorrágica do RN, causada por uma deficiência dos fatores de coagulação que se instala geralmente entre o primeiro e o quinto dia de vida. Logo, o suprimento é inadequado nos primeiros três ou quatro dias. Embora não esteja prevista em lei no Brasil, é preconizada pelo Ministério da Saúde para todos os bebês por meio de injeção intramuscular. A deficiência da vitamina, porém, está presente em apenas 0,5% dos recém-nascidos. De acordo com a OMS, a administração oral tem eficácia equivalente à injeção. Por que, então, aplicar uma injeção dolorida na coxa do recém-nascido? Dois fatores: prática rotineira, ou seja, questionável, e aplicação oral em casa, que só pode ser realizada no sétimo dia de vida. Por isso, os pais devem seguir corretamente as instruções do profissional neonatologista, a fim de precaver o bebê sem que ele sinta dor em seus primeiros minutos de vida.
Vacina contra hepatite B
Entre 350 e 500 milhões de pessoas no mundo são acometidas pela infecção pelo vírus da hepatite B. A vacinação é parte do calendário vacinal e é indicada para evitar a contaminação pelo vírus, que pode ocasionar complicações como cirrose e câncer hepáticos, hepatite aguda, infecção crônica inaparente e hepatite crônica. Segundo o documento Vacina contra hepatite B, “as manifestações clínicas são pouco frequentes nos recém-nascidos infectados, mas podem ser observadas em 5% a 15% das crianças com idade de um a cinco anos, respectivamente, e em 33% a 55% das crianças maiores e adultos. Já o risco de cronificação é muito elevado nas infectadas durante o período perinatal (70%-90%), reduzindo-se bastante entre um a cinco anos de idade (20%-50%) e crianças maiores e adultos (5%-10%)”. A vacina faz parte do calendário vacinal e evita a transmissão vertical do vírus, ou seja, de mães contaminadas para os bebês. Muitas maternidades e hospitais não permitem alta hospitalar sem a administração da vacina. Para as mulheres que optaram pelo parto domiciliar, ela é realizada no posto de saúde normalmente no mesmo momento do teste do pezinho ou da BCG. Qual é, então, o questionamento de sua prática rotineira? A separação da mãe. É protocolo que o bebê fique separado da mãe em média de duas a seis horas para que todos os procedimentos rotineiros sejam realizados. A recomendação é que a vacina seja aplicada nas primeiras 24 horas de vida, preferencialmente nas 12 primeiras. De modo que a primeira hora de vida do recém-nascido pode ser mantida em contato com a mãe, a fim de que ambos comecem a se relacionar e se dê início à amamentação. Quando um profissional da saúde faz de uso de informações neonatais interpretando-as em benefício próprio e prejudicando o relacionamento de mãe e bebê, ele está praticando violência obstétrica.
Banho no recém-nascido
É protocolo das maternidades que o bebê receba seu primeiro banho pela equipe neonatal nas primeiras horas de vida. É comum reparar em vídeos de partos instrumentais que o bebê é esfregado, ainda que devagar, a fim de retirar o que é classificado erroneamente de sujeira. A prática de esfregar um bebê recém-nascido vai de encontro às práticas de humanização do parto brasileiras, que preconizam uma recepção extremamente cuidadosa ao recém-nascido, de modo que a percepção deste entre mundo intra e extra-uterino aconteça lentamente, sem impactos e choques. De modo que não é recomendado dar banho em recém-nascido no primeiro dia de vida. Não somente pelo impacto, mas pelo que a pele do bebê carrega ao nascer: a vérnix caseosa, segundo a doula Kalu Brum, “material gorduroso branco, que é formado pelo acúmulo de secreção das glândulas sebáceas e inclui células epiteliais e lanugem, que recobrem a pele ao nascimento. Esse material pode estar presente sob a forma de uma camada muito fina ou muito espessa e que normalmente desaparece sozinho em torno de 24 horas. Em poucas horas depois do nascimento podemos perceber a pele do bebê sem a camada protetora. Em geral bebês mais maduros, com mais de 40 semanas, apresentam menos vérnix. Já os mais prematuros costumam nascer protegidos pela substância. Durante a vida intrauterina, a vérnix protege a pele do bebê impermeabilizando fazendo uma barreira contra ações bacterianas. Após o nascimento ele continua proporcionando proteção ao bebê, portanto, exceto em situações específicas, ele NÃO deve ser retirado. A manutenção da barreira protetora da pele logo após o nascimento é de fundamental importância para uma boa adaptação extra-uterina, como também para uma boa termorregulação”. É recomendando que o primeiro banho para a retirada da vérnix aconteça após as primeiras 24 horas de vida do recém-nascido, a fim de evitar infecções e alergias causadas pela alta umidade. A remoção precoce deve ser mantida em caso de RN de mães com HIV, história de infecções prévias e perinatais e também em casos de líquido amniótico meconial ou fétido, segundo Brum. Segundo diretrizes da Organização Mundial de Saúde para os cuidados com o recém-nascido, a remoção da vérnix deve adiada por pelo menos seis horas após o nascimento. Nota: os pais têm o direito e a escolha de darem o primeiro banho em seus filhos. À instituição de saúde não cabe decidir pelos pais quem dá o primeiro banho.
Separação de mãe e filho no berçário
O berçário neonatal é fruto da medicalização e institucionalização do nascimento. Com a migração do nascimento do ambiente domiciliar para o hospitalar, criou-se uma ala própria para as internações dos recém-nascido a fim de evitar infecções e reduzir as taxas de mortalidade neonatal entre o século 19 e 20. O cenário atual, no controle hospitalar de infecções, é diferente, mas o protocolo se mantém na maiorias das instituições: o bebê é enviado para o berçário e fica de duas a seis horas separados de sua mãe, a fim de seguir os procedimentos necessários. Há situações em que mesmo a mãe não autorizando nenhum procedimento, o bebê obrigatoriamente vai para o berçário por um período mínimo e retorna para a mãe. Apesar de ser uma mudança lenta e gradativa, já há instituições que estabeleceram novos protocolos e em casos adequados, não exigem a passagem pelo berçário – por exemplo, para bebês nascidos de parto normal a termo, acima de 2,5 kg; ainda que tais mudanças sejam oriundas de denúncias feitas contra as instituições e não praticadas por uma reformulação sob a ótica do nascer, são válidas e promovem o vínculo entre mãe e filho. É direito da mãe amamentar seu filho na primeira hora de vida e ficar alojada em ambiente conjunto a ele. Ela ainda pode requerer um termo alegando que não quer que seu filho fique no berçário, de acordo com as normas mínimas exigidas de acordo com o pós-parto imediato que for acontecer.
Recomendações para receber um recém-nascido no pós-parto
O atendimento com pressa e seguindo protocolos desnecessários beneficia, na verdade, a equipe médica, que rapidamente fica dispensada de seu trabalho e pode seguir para outro atendimento nos mesmos padrões. Uma recepção instrumental, mecânica e que separa mãe e filho não traz benefícios para o bebê. A evidências médicas mais recentes sugerem um atendimento com processos mais leves somente após o contato imediato e pele a pele com a mãe. Entre as recomendações mais saudáveis para o bebê recém-chegado ao mundo a termo, ou seja, a partir de 37 semanas, sem evidências imediatas e complicações neonatais tanto na mãe quanto no bebê, estão:
- ser imediatamente colocado no colo de sua mãe após o nascimento;
- ser enxugado delicadamente e com panos macios;
- pulsação do cordão, frequência cardíaca e primeira nota de Apgar são procedimentos que podem ser realizados no colo da mãe; cinco minutos depois, a segunda nota de Aptar também pode ser realizada no colo da mãe;
- contato pele a pele nos primeiros minutos de vida do bebê, o que contribui para a produção de ocitocina da mãe, promovendo a produção do colostro e ajudando o útero a se contrair (o que pode evitar hemorragia);
- facilitar o posicionamento do bebê quando ele apresentar movimentos com a boca e a língua, preparando-se para mamar;
- realizar exame físico após o fim da primeira mamada, que pode vir a durar 60 minutos;
- realizar o exame físico protegendo o bebê do frio;
- devolver o bebê para a mãe e mantê-los em alojamento conjunto.
Relatos de mães cujos bebês sofreram intervenções de rotina
“Meu filho recebeu clampeamento precoce de cordão umbilical, a médica esperou alguns segundos e disse que já tinha parado de pulsar. Mentira, pois demora alguns minutos. Não teve aspiração. Teve colírio, mesmo os pais não autorizando o procedimento. A pediatra disse: ‘faço isso a 50 anos e do colírio eu não abro mão, vou aplicar’. E assim ela fez. Vitamina K, recebeu, mas deixaram ele no meu colo durante a aplicação, conforme meu plano de parto. Foi vacinado contra a hepatite B sem consultar os pais, deram quando foi ao berçário. Deram banho também no berçário, após a sala de parto. Recebi o bebê depois de duas horas no quarto. Eu e meu marido nos sentimos desrespeitados e sem autonomia em relação ao nosso filho. Eu levei exames e expliquei cada item do meu plano e o motivo, mas foram ignorados e alguns deles rejeitados em tom de briga, como o colírio. Eu fiquei meio sem noção de tempo após o parto, eu queria muito ter ficado com o bebê. Recebi ele trocado e já de banho tomado. Cheguei no quarto e tive que ficar pedindo para levarem ele. Fiquei com ele uns dois minutos na sala de parto e depois só fui rever após banho etc. Acho que isso me deixou preocupada, pois eu passei os dois dias de internação sem dormir, com medo de alguém levar ele. O essencial para evitar intervenções desnecessárias é a atuação mais firme do CRM e CFM. Devem cobrar por atualização profissional e punir os médicos que não cumprem com a ética.
A pediatra disse que ela pode agir em caso iminente de morte. Eu confrontei dizendo que não era esse o caso do colírio (obs.: eu estava em trabalho de parto, com dores e tendo que discutir isso com ela). Eu levei o plano de parto e mesmo assim não foi respeitado por parte de alguns profissionais. Deixei meu marido bem treinado. Já havíamos brigado muito no hospital. Eles proibiam acompanhante no pré-parto e pós-parto imediato. Fiz ofício, liguei na ADM, SAC. Chegaram a ligar na minha casa e dizer para eu mudar de hospital se fizesse realmente muita questão de acompanhante. Achei um desaforo e não mudei. Chamaria a polícia, se fosse preciso. Como eles já nos conheciam, por esses motivos, deixaram sem muita resistência. Eu tive doula no pré-parto (fui a única com acompanhante, exceto uma paciente menor de idade que estava com a mãe), no parto meu marido acompanhou e no pós-parto imediato fiquei sozinha, pois a sala ela ridiculamente pequena, mal cabia as macas. A enfermeira ficava em outra sala e precisei gritar várias vezes para ela me escutar. Eu estava assustada com o volume do sangramento que estava, e gritei pedindo ajuda. Se eu tivesse acompanhante teria sido mais fácil. Assim que o bebê nasceu, eu falei para o meu marido grudar nele, não sair de perto, já que eu não poderia acompanhar. Para tentar evitar tudo isso, só chamando a polícia. Não há como evitar e confrontar ‘ordens’ médicas dentro de um hospital. O que falta mesmo é respeito, humanidade. Só seria evitado tudo isso se eu tivesse um parto domiciliar com equipe contratada, mas eu não me sinto segura com PD, em casos de necessidade de uma intervenção rápida, prefiro estar no hospital”.
Thalita Pinheiro Sanches (SP), 30, mãe de Bernardo, de um ano e dois meses.
“Optei por parto hospitalar humanizado, pagando equipe por fora, pois o plano de saúde não cobria. Optei em ter meu filho fora da minha cidade, pois aqui os hospitais não aceitam que você negue as intervenções. Fiz um plano de parto no qual solicitei que o clampeamento se desse após o cordão parar de pulsar, mas infelizmente sofri uma cesariana intraparto de urgência (extremamente necessária, o bebê ficou transverso depois que a bolsa rompeu, a médica tento uma VCE, sem sucesso, pois os batimentos caíram) e como o bebê nasceu sem resposta imediata, foi necessário que cortasse rápido, mas não foi aspirado. Solicitei que o colírio não fosse aplicado, mas autorizei a vitamina K. Como ele nasceu com apgar muito baixo, solicitaram que ficasse um pouco no berçário em observação e o pai foi junto. No entanto, aproveitando-se do momento de euforia pós-parto e desinformação do pai, o fato da mãe estar também em observação, foi aplicado a vacina de Hepatite B (e cobrado por isso), sem meu consentimento. Eu sabia que era necessário que ele fosse para o berçário, mas tinha pedido que isso não ocorresse. Fiquei muito preocupada e ansiosa, tanto que me sedaram um pouco para que ficasse mais calma. Eu queria amamentá-lo em sua primeira hora de vida e não foi possível, isso me deixou extremamente frustrada. A pessoa tem que estar preparada e fazer um plano de parto bem elaborado, pensando em todas as possibilidades. Eu havia feito um cogitando uma cesárea de urgência e necessidade do bebe ficar em berçário, como ocorreu, tanto que respeitaram a maioria das decisões, mas ainda assim eu não me lembrei da vacina de hepatite B. Meu esposo poderia, assim como eu, ter se informado melhor sobre os procedimentos necessários e se empoderado mais, pois mesmo tendo ficado lá, deixou-se levar pelas escolhas da equipe médica”.
Olívia Leal David M. Fraça (RJ), 35, mãe de Thiago, de sete meses.
Ainda não acabou! Continue no taofeminino:
Como amamentar exclusivamente até os seis meses de vida do bebê
Ocitocina: o hormônio amigo do parto